Rehabilitering - benamputasjon
Tilbudet retter seg til deg som har gjennomgått benamputasjon. Etter en benamputasjon kan det være behov for tverrfaglig og spesialisert rehabilitering der du kan bli kjent med din nye funksjon, få bistand til å oppnå størst mulig grad av selvstendighet i daglige aktiviteter og mestre en ny livssituasjon.
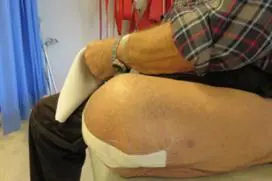
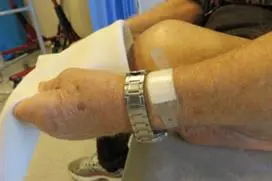
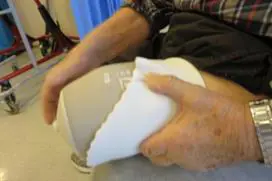
Rehabilitering etter benamputasjon er en prosess som kan vare over lenger tid. Dette er avhengig av både sårtilheling, eventuelle smerter, generell allmenntilstand og om du mestrer å bruke protese eller ikke. En eventuell protese skal tilpasses til den enkelte pasient og kan tas i bruk først fire til åtte uker etter amputasjonen.
Henvisning og vurdering
Akuttsykehus, fastlege eller spesialist kan henvise til rehabiliteringen. Vi kan også tilby en poliklinisk konsultasjon for å sammen med deg vurdere hva som er hensiktsmessige mål og rehabiliteringstiltak. Ved poliklinisk vurdering betales en egenandel.
Før
Førebuingar til rehabiliteringsopphaldet:
Vi ønsker at du tar med deg
- dokumentasjon frå tidlegare utgreiing eller vurderingar
- individuell plan, individuell opplæringsplan eller rehabiliteringsplan, dersom du har dette
- nødvendig medisinsk utstyr (eventuelt kateter, stomiutstyr)
- treningstøy, gode sko til aktivitet inne og ute, badetøy og yttertøy tilpassa årstida
- nødvendige hjelpemiddel
Vi treng informasjon om
- du har behov for spesialkost eller tolk. Då må du seie frå om dette i god tid og seinast ei veke før innlegging
- du har behov for spesielle hjelpemiddel, for eksempel spesialmadrass eller dusjstol
Medisinar
Skule
- Før innleggelsen får barn/ungdom og pårørande tilsendt søknadsskjema for opplæringstiltak under sjukehusopphaldet. Skuletimar er ein del av barnets/ungdommens timeplan.
- I samsvar med Opplæringsloven § 13-2 har fylkeskommunen plikt til å sørge for grunnskuleopplæring, spesialpedagogisk hjelp og vidaregåande opplæring i institusjonar etter barnevernloven.
- Skulen for sosialmedisinske institusjonar (SMI-skulen) tar seg av fylkeskommunens ansvar for å gi undervisning til elevar i institusjon.
Under
Sentrale mål for rehabiliteringa er at du
- tileignar deg kunnskap om skaden og følgene av skaden, førebygging av komplikasjonar og moglege seinskadar
- oppnår størst mogleg grad av sjølvstende i daglege aktivitetar
- tar hand om ernæringsbehov, hud, blære- og tarmfunksjon
- mottar rettleiing/rådgiving om behandling og trening, på kort og lang sikt
- meistrar ny livssituasjon
- eventuelt tilpassing, utprøving av protese samt protesetrening
Eigeninnsats
Utskriving
- møte med pårørande
- ved behov for individuell plan (IP) vil vi varsle kommunens koordinerande eining for habilitering og rehabilitering
- samarbeidsmøte med oppfølgande instans ved behov
- eventuelle tilpassingar i heimen i samarbeid med heimkommune
- vidare rehabilitering i annan institusjon eller kommunal oppfølging blir avklart
- utskrivingsmøte med lege og andre sentrale personar i det tverrfaglege teamet
Involvering av pårørande
Lengda på opphaldet
Etter
Kontakt
Kysthospitalet, Stavern
Rehabiliteringsseksjon, Kysthospitalet
Ventetid: 3 uker
Ventetid: 3 uker
Kontakt Rehabiliteringsseksjon, Kysthospitalet
Kysthospitalet, Stavern
Kysthospitalveien 61
3294 Stavern